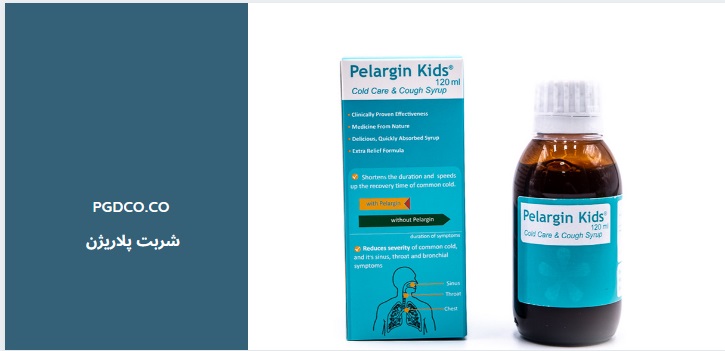
شربت پلارژین یک داروی گیاهی شناختهشده است که از عصاره خشک ریشه گیاه پلارگونیوم سیدوایدس Pelargonium sidoides به همراه عسل طبیعی فرموله شده است. این ترکیب منحصربهفرد، اثرات درمانی قابلتوجهی در مقابله با عفونتهای دستگاه تنفسی فوقانی و تحتانی دارد. گیاه پلارگونیوم سیدوایدس که بومی آفریقای جنوبی است، قرنها در طب سنتی این منطقه برای درمان بیماریهای تنفسی مورد استفاده قرار گرفته و امروزه با پشتوانه علمی به شکل شربت پلارژین تولید میشود.
عسل موجود در این شربت نهتنها به عنوان یک شیرینکننده طبیعی عمل میکند، بلکه به دلیل خواص ضدمیکروبی، ضدالتهابی و تسکیندهندگی خود، اثرات درمانی ترکیب را تقویت مینماید. این شربت فاقد الکل، مواد نگهدارنده مصنوعی و رنگهای شیمیایی است که آن را به گزینهای ایمن برای تمامی گروههای سنی (با رعایت دوز مصرفی مناسب) تبدیل کرده است.
شربت پلارژین برای درمان بیماریهای تنفسی از چه چیزهایی تشکیل شده است؟

ترکیبات فعال گیاه پلارگونیوم برای درمان برونشیت حاد و مزمن
شربت پلارژین با دارا بودن ترکیبات فعال گیاه پلارگونیوم سیدوایدس مانند کومارینها، تاننها و فلاونوئیدها، اثرات ضدالتهابی و ضدویروسی قوی از خود نشان میدهد. این شربت با مهار تکثیر ویروسها و باکتریهای بیماریزا در دستگاه تنفسی، به کاهش التهاب برونشها کمک کرده و علائم آزاردهنده برونشیت مانند سرفههای خشک و خلطدار، تنگی نفس و خسخس سینه را تسکین میدهد. مطالعات بالینی نشان دادهاند که مصرف منظم این شربت میتواند مدت زمان بهبود برونشیت حاد را بهطور قابلتوجهی کاهش دهد.
عصاره پلارگونیوم برای کمک به درمان سرماخوردگی و آنفولانزا
در فصول سرد سال که احتمال ابتلا به عفونتهای ویروسی دستگاه تنفسی افزایش مییابد، شربت پلارژین میتواند به عنوان یک درمان کمکی مؤثر عمل کند. این شربت با تقویت سیستم ایمنی بدن و کاهش ترشحات التهابی، علائم شایع سرماخوردگی مانند آبریزش بینی، گرفتگی سینوسها، گلودرد و سرفه را بهبود میبخشد. خاصیت ضدویروسی عصاره پلارگونیوم به بدن کمک میکند تا سریعتر با ویروسهای عامل بیماری مبارزه کند.
ترکیبات فعال و عسل برای تسکین سرفههای ناشی از عفونتهای تنفسی
یکی از بارزترین اثرات شربت پلارژین، خاصیت ضدسرفه و خلطآور آن است. ترکیبات فعال این شربت با نرم کردن مخاط راههای هوایی و کاهش ویسکوزیته خلط، به دفع آسانتر ترشحات کمک میکنند. این ویژگی بهویژه در مواردی که سرفههای خشک و تحریکی باعث آزار بیمار میشود، بسیار حائز اهمیت است. عسل موجود در فرمولاسیون این شربت نیز با پوشش دادن گلو، احساس خارش و سوزش ناشی از سرفههای مکرر را کاهش میدهد.
دوز مصرفی شربت پلارژین برای بزرگسالان و کودکان
- بزرگسالان و نوجوانان بالای ۱۲ سال: ۵ میلیلیتر (۱ قاشق چایخوری پر) ۳ بار در روز
- کودکان ۶ تا ۱۲ سال: ۲٫۵ میلیلیتر (نصف قاشق چایخوری) ۳ بار در روز
- کودکان زیر ۶ سال: مصرف فقط تحت نظر پزشک
نکاتی که قبل از مصرف شربت پلارژین باید بدانید
- بهترین زمان مصرف این داروی گیاهی نیم ساعت قبل یا یک ساعت بعد از غذا
- دوره درمان شربت پلارژین کیدز یا بزرگسالان حدود ۷ تا ۱۰ روز است که در صورت نیاز و با مشورت پزشک قابل تمدید است.
- قبل از مصرف باید بطری را به خوبی تکان دهید تا مواد کاملاً مخلوط شوند.
- شربت پلارژین را میتوان با مقدار کمی آب رقیق کرد اما از مخلوط کردن با مایعات داغ خودداری شود.
موارد منع مصرف
- افراد با سابقه حساسیت به گیاه پلارگونیوم سیدوایدس یا عسل نباید از این شربت استفاده کنند
- بیماران مبتلا به دیابت باید با احتیاط مصرف کنند (به دلیل وجود عسل)
- در صورت وجود بیماریهای کبدی شدید یا اختلالات انعقادی، حتماً با پزشک مشورت شود
- مصرف همزمان با داروهای ضد انعقاد خون (مانند وارفارین) نیاز به نظارت پزشکی دارد
- در بارداری و شیردهی فقط با تجویز پزشک مصرف شود
مکانیسم اثر شربت پلارژین
- اثر ضدویروسی: مهار تکثیر ویروسهای تنفسی از طریق جلوگیری از اتصال آنها به سلولهای میزبان
- اثر ضدباکتریایی: افزایش فعالیت ماکروفاژها و تحریک سیستم ایمنی برای مقابله با عفونتهای باکتریایی
- خاصیت ضدالتهابی: کاهش تولید سیتوکینهای التهابی و در نتیجه تخفیف تورم راههای هوایی
- اثر سیکلواکسیژناز: تنظیم تولید پروستاگلاندینها که در کاهش تب و درد نقش دارند
مزایای شربت پلارژین نسبت به داروهای شیمیایی
– کمترین عوارض گوارشی مانند معدهدرد یا تهوع
– عدم ایجاد خوابآلودگی (برخلاف بسیاری از شربتهای ضدسرفه شیمیایی)
– پروبیوتیک طبیعی: عسل موجود در فرمولاسیون به حفظ فلور طبیعی روده کمک میکند
– عدم ایجاد وابستگی (مشکل رایج در داروهای کدئین دار)
– مناسب برای مصرف طولانیتر تحت نظر پزشک (در مقایسه با داروهای شیمیایی که معمولاً دوره مصرف محدودتری دارند)
جمعبندی
شربت پلارژین با ترکیب هوشمندانه عصاره استانداردشده گیاه پلارگونیوم و عسل طبیعی، گزینهای مؤثر و ایمن برای مدیریت عفونتهای دستگاه تنفسی محسوب میشود. این داروی گیاهی نهتنها به تسکین علائم آزاردهنده مانند سرفه و گلودرد کمک میکند، بلکه با تقویت سیستم ایمنی، مدت زمان بیماری را نیز کوتاهتر مینماید.
برای دستیابی به بهترین نتایج، توصیه میشود:
- مصرف شربت را در اولین نشانههای بیماری شروع کنید
- دوره درمان را حتی با بهبود علائم کامل کنید
- همراه با مصرف شربت، مایعات گرم فراوان بنوشید
- در صورت تداوم علائم بیش از ۷ روز یا تشدید آنها، حتماً به پزشک مراجعه نمایید
- شربت را در دمای زیر ۲۵ درجه سانتیگراد و دور از نور مستقیم نگهداری کنید
این شربت با دارا بودن پروانه ساخت از سازمان غذا و دارو، استانداردهای لازم کیفیت و ایمنی را دارا بوده و میتواند به عنوان گزینهای مطمئن در کنار دیگر اقدامات درمانی مورد استفاده قرار گیرد.