بدن انسان بهعنوان یک سیستم پیچیده و متوازن نیاز به شرایط مطلوب برای عملکرد مناسب و حفظ سلامت دارد. یکی از عواملی که در این راستا نقش کلیدی ایفا میکند، سطح خون و میزان هموگلوبین موجود در آن است. کمخونی یکی از مشکلات رایج سلامتی است که میتواند تاثیرات منفی بر کیفیت زندگی داشته باشد. این مقاله به بررسی دقیق راهکارهای پیشگیری و درمان کمخونی و نکات مهمی که باید مد نظر قرار گیرند، پرداخته است.
علتهای بروز کمخونی
علتهای بروز کمخونی میتواند متفاوت باشد و شامل موارد زیر است:
- کاهش وزن ناگهانی: کاهش شدید وزن میتواند به کاهش سطح هموگلوبین منجر شود.
- خونریزیهای داخلی یا خارجی: این نوع خونریزیها بهطور مستقیم باعث کاهش حجم خون میشوند.
- اختلالات ژنتیکی: برخی اختلالات ژنتیکی میتوانند مانع تولید کافی گلبولهای قرمز شوند.
- مشکلات کبدی یا کلیوی: این اندامها نقش مهمی در تولید گلبولهای قرمز دارند و هر گونه نقص در عملکرد آنها میتواند به کمخونی منجر شود.
نشانهها و علائم کمخونی
علائم کمخونی میتواند بسیار متنوع باشد و شامل موارد زیر است:
- خستگی و ضعف: افراد ممکن است بهطور مداوم احساس خستگی کنند و انرژی کافی برای انجام فعالیتهای روزانه نداشته باشند.
- تنگی نفس: ممکن است افراد دچار مشکلات تنفسی شوند، بهویژه هنگام فعالیت بدنی یا ورزش.
- تغییر رنگ پوست: پوست ممکن است زرد یا بیروح به نظر برسد.
- ضربان قلب سریع: برای جبران کمبود اکسیژن، ضربان قلب افزایش مییابد.
- سردرد و سرگیجه: کاهش سطح خون میتواند باعث بروز سردرد و سرگیجه مداوم شود.
- تغییر در ناخنها و موها: ضعف و شکنندگی در مو و ناخنها از علائم کمخونی محسوب میشود.
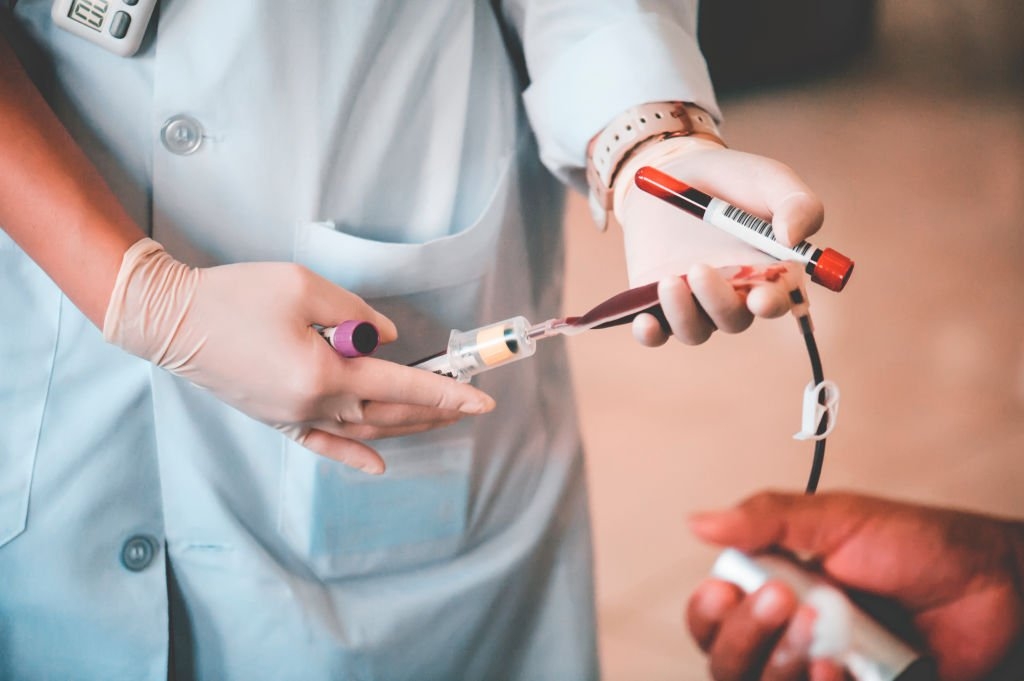
اهمیت تشخیص بهموقع کمخونی
تشخیص زودهنگام کمخونی بسیار مهم است، زیرا میتواند از پیشرفت این وضعیت جلوگیری کرده و درمان بهتری ارائه دهد. انجام آزمایشهای منظم خون میتواند به شناسایی زودتر این مشکل کمک کند. در صورتی که فردی با علائم مشکوک به کمخونی مواجه شود، مشاوره با پزشک و انجام آزمایش خون ضروری است.
پزشکان ممکن است برای تشخیص دقیقتر از آزمایشهای تکمیلی استفاده کنند تا نوع و شدت کمخونی مشخص شود. این آزمایشها میتوانند شامل بررسی سطح هموگلوبین، شمارش گلبولهای قرمز و آزمایشهای تخصصی برای تشخیص کمبود ویتامینها و مواد معدنی باشند.
تغذیه مناسب برای پیشگیری از کمخونی
مصرف مواد غذایی مناسب و غنی از آهن میتواند به پیشگیری از کمخونی کمک کند. برخی از مواد غذایی توصیهشده برای افزایش سطح خون شامل موارد زیر است:
- غذاهای غنی از آهن: گوشت قرمز، مرغ، ماهی، لوبیا، نخود، عدس و آجیلها منابع خوبی از آهن هستند.
- مواد غذایی حاوی ویتامین C: مصرف مرکبات مانند پرتقال و نارنگی، همراه با سبزیجاتی مثل گوجهفرنگی و فلفل دلمهای، جذب آهن را افزایش میدهد.
- غذاهای حاوی ویتامین B12 و اسید فولیک: تخم مرغ، ماهی، محصولات لبنی و سبزیجات برگدار میتوانند نیازهای ویتامین B12 و اسید فولیک بدن را تامین کنند.
- غذاهای غنی از فولات: اسفناج، کلم بروکلی، عدس و غلات کامل به بهبود سطح فولات و پیشگیری از کمخونی کمک میکنند.
روشهای مکمل برای بهبود کمخونی
علاوه بر تغذیه، روشهای مکمل مانند مصرف مکملهای ویتامینها و آهن نیز میتوانند نقش مهمی در بهبود کمخونی ایفا کنند. این مکملها میتوانند به صورت قرص، کپسول یا مایع مصرف شوند و باید تحت نظر پزشک استفاده شوند تا از تاثیرات مثبت آنها مطمئن شد.
- مکملهای آهن: مصرف مکملهای آهن مانند رئول بهطور مستقیم سطح هموگلوبین را افزایش میدهد و در موارد شدید کمخونی توصیه میشود.
- ویتامین B12 و اسید فولیک: این ویتامینها به تولید گلبولهای قرمز کمک میکنند و مصرف آنها میتواند به بهبود کمخونی ناشی از کمبود ویتامینها منجر شود.
- مکملهای ویتامین C: این ویتامین باعث جذب بهتر آهن میشود و میتواند به درمان کمخونی کمک کند.
ورزش و فعالیت بدنی برای پیشگیری از کمخونی
فعالیت بدنی منظم میتواند به بهبود عملکرد قلب و افزایش جریان خون کمک کند، که به نوبه خود از کمخونی جلوگیری میکند. تمرینات زیر تاثیر مثبتی بر افزایش سطح خون دارند:
- ورزشهای استقامتی: دویدن، شنا و ورزشهای هوازی میتوانند به تقویت عضلات و بهبود عملکرد سیستم عروقی کمک کنند.
- افزایش جریان خون: فعالیتهای بدنی میتوانند جریان خون را افزایش دهند و به تامین اکسیژن و مواد مغذی برای سلولها کمک کنند.
- کنترل وزن: ورزش منظم میتواند به کنترل وزن و بهبود کلی سلامت بدن کمک کند.

اهمیت مدیریت استرس در پیشگیری از کمخونی
استرس میتواند تأثیر منفی بر سلامت خون داشته باشد. تحقیقات نشان دادهاند که استرس مزمن میتواند به کاهش تولید گلبولهای قرمز منجر شود و علائم کمخونی را تشدید کند. برای کاهش اثرات منفی استرس بر کم خونی، میتوانید از روشهای زیر استفاده کنید:
- تمرینات آرامشبخش: تمرینات تنفس عمیق، مدیتیشن و یوگا میتوانند به کاهش سطح استرس کمک کنند.
- مدیریت زمان: برنامهریزی مناسب برای انجام کارها و داشتن زمانهای استراحت کافی میتواند به کاهش استرس و بهبود سلامت کمک کند.
- حمایت اجتماعی: گفتوگو با دوستان و خانواده میتواند به کاهش فشارهای روانی و افزایش انگیزه برای حفظ سلامت کمک کند.
روشهای خانگی و طب سنتی برای تقویت خون
برخی از روشهای خانگی و طب سنتی میتوانند به تقویت سطح خون کمک کنند:
- آلوئهورا: ژل آلوئهورا منبعی غنی از ویتامینها است و به تقویت سیستم ایمنی بدن کمک میکند.
- زنجبیل: مصرف زنجبیل به شکل چای یا افزودنی به غذا میتواند جریان خون را بهبود بخشد.
- عسل: عسل منبعی غنی از آهن و ویتامین C است و به افزایش سطح آهن کمک میکند.
- میوههای خاص: میوههایی مانند انگور، سیب، انار و هویج میتوانند به بهبود سطح خون کمک کنند.
- گیاهان دارویی: گیاهانی مانند زرشک، زعفران و شیرینبیان میتوانند برای تقویت خون استفاده شوند.
سخن پایانی
کمخونی میتواند تاثیرات جدی بر سلامت جسمانی و کیفیت زندگی داشته باشد. با انتخاب تغذیه مناسب، مشاوره پزشکی، ورزش منظم و مدیریت استرس، میتوان از بروز کمخونی پیشگیری کرد. همچنین، پیگیری مداوم سطح خون و انجام آزمایشهای دورهای میتواند به تشخیص زودهنگام و درمان سریع این وضعیت کمک کند.
پرسشهای متداول
- آیا کمخونی ارثی است؟ در بیشتر موارد، کمخونی به عوامل محیطی و تغذیهای مرتبط است، اما در برخی موارد میتواند به عوامل ژنتیکی نیز وابسته باشد.
- چه علائمی نشاندهنده کمخونی هستند؟ خستگی، ضعف، تنگی نفس، سردرد، و تغییر رنگ پوست از جمله نشانههای کمخونی هستند.
- آیا میتوان کمخونی را تنها با تغذیه درمان کرد؟ بله، تغذیه مناسب میتواند به بهبود کمخونی کمک کند، اما در موارد شدیدتر ممکن است نیاز به مصرف مکملهای آهن و ویتامین باشد.