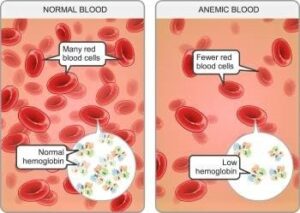
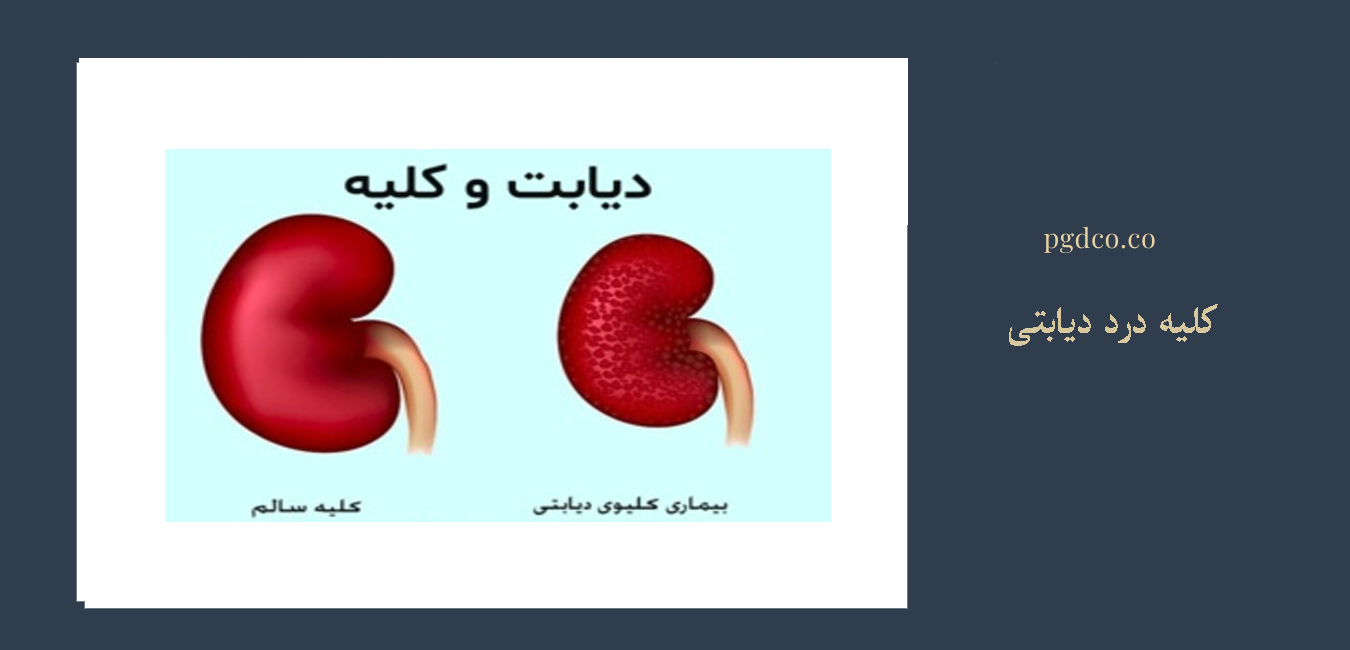
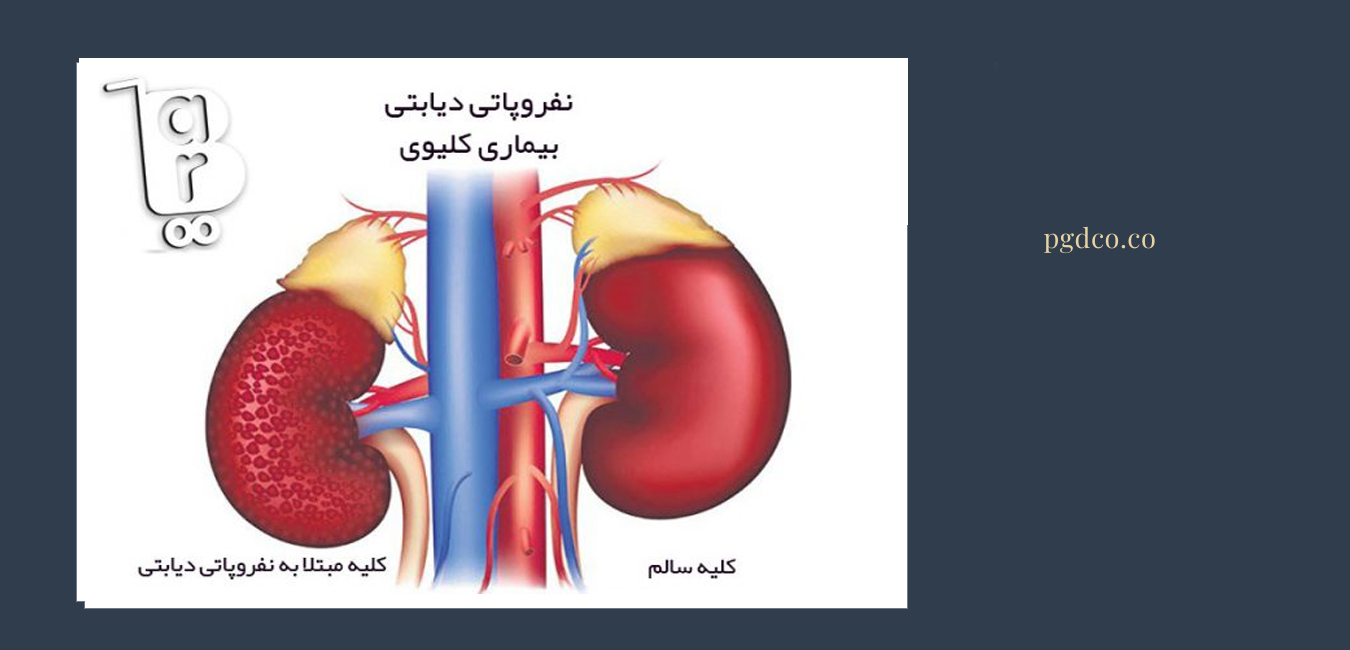
این مقاله با هدف توضیح دادن علائم کم خونی شدید در بانوان و راههای درمان آن نوشته شده است. کم خونی شدید یا آنمی شدید، وضعیتی است که در آن سطح هموگلوبین (مادهای که به سلولهای قرمز خون میچسبد و اکسیژن را به اعضا و بافتها منتقل میکند) در خون به حداقلی نگرانکننده میرسد. این مشکل میتواند بر اثر فقر آهن، نقص ویتامین B12 و اسید فولیک، خونریزی شدید، عوامل ژنتیکی و بیماریهای مزمن رخ دهد.
علائم کم خونی شدید در بانوان
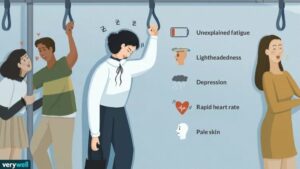
در این بخش، به بررسی علائم کم خونی شدید در بانوان خواهیم پرداخت. این علائم میتوانند نشانههایی از مشکلات جدی در سیستم خونی باشند و نیاز به مراقبت و درمان دارند. در ادامه به بررسی هر یک از این علائم خواهیم پرداخت:
علائم کم خونی شدید در بانوان شامل موارد زیر میشود:

- سردرد شدید: سردرد شدید ممکن است یکی از علائم کم خونی شدید در بانوان باشد. در صورتی که سردرد به صورت مداوم و شدید باشد و با سایر علائم همراه باشد، بهتر است به پزشک مراجعه کنید.
- ضعف و خستگی: احساس خستگی و ضعف بیش از حد نیز میتواند نشانه کم خونی شدید در بانوان باشد. در صورتی که این علائم بدون دلیل قابل توجیهی وجود داشته باشند، بهتر است توجه ویژهای به وضعیت خونی خود داشته باشید.
- تنگی نفس: تنگی نفس نیز ممکن است نشانه کم خونی شدید در بانوان باشد. در صورتی که تنگی نفس به صورت مداوم و بدون دلیل قابل توجیهی احساس شود، بهتر است به پزشک مراجعه کنید.
- پوست زرد: رنگ زرد در پوست نیز میتواند نشانه کم خونی شدید باشد. این علامت معمولاً به دلیل نقص آهن در بدن رخ میدهد و نیاز به توجه و درمان دارد.
- تپش قلب: تپش قلب نیز ممکن است نشانه کم خونی شدید باشد. در صورتی که تپش قلب بیش از حد احساس شود و با سایر علائم همراه باشد، بهتر است به پزشک مراجعه کنید.
- سرگیجه: سرگیجه نیز ممکن است نشانه کم خونی شدید در بانوان باشد. در صورتی که سرگیجه به صورت مداوم و شدید باشد و با سایر علائم همراه باشد، بهتر است به پزشک مراجعه کنید.
- تغییرات خلقی: تغییرات خلقی مانند افسردگی، اضطراب و عدم تمرکز نیز میتوانند نشانه کم خونی شدید در بانوان باشند. در صورتی که این تغییرات خلقی به صورت مداوم و بدون دلیل قابل توجیهی احساس شود، بهتر است به پزشک مراجعه کنید.
- عدم توازن: عدم توازن و لرزش بدن نیز ممکن است نشانه کم خونی شدید در بانوان باشد. در صورتی که این علائم به صورت مداوم و شدید باشند و با سایر علائم همراه باشند، بهتر است به پزشک مراجعه کنید.
دلایل کم خونی شدید در بانوان
علائم کم خونی شدید در بانوان میتواند به دلیل چندین عامل باشد. در ادامه به برخی از دلایل کم خونی شدید در بانوان پرداخته خواهد شد.
- فقر آهن: فقر آهن یکی از شایعترین دلایل کم خونی شدید در بانوان است. فقر آهن معمولا به دلیل ناکافی بودن مصرف غذای حاوی آهن، خونریزی و یا بارداری رخ میدهد.
- فقر ویتامین B12: فقر ویتامین B12 نیز میتواند به دلیل ناکافی بودن مصرف غذای حاوی ویتامین B12، مشکلات جذب در دستگاه گوارش و یا بیماریهایی مانند بیماری کرون به وجود آید.
- فقر اسید فولیک: فقر اسید فولیک نیز میتواند به دلیل ناکافی بودن مصرف غذای حاوی اسید فولیک، خونریزی و یا بارداری رخ دهد.
- بارداری: بارداری نیز یکی از دلایل کم خونی شدید در بانوان است. در طول بارداری، نیاز به سلولهای قرمز خون افزایش مییابد و در صورت عدم تامین نیاز، کم خونی شدید در بانوان به وجود میآید.

درمان کم خونی شدید در بانوان
درمان کم خونی شدید در بانوان با توجه به دلایل بروز کم خونی، متفاوت است. در ادامه به برخی از راههای درمان کم خونی شدید در بانوان پرداخته خواهد شد.
مصرف مکملهای آهن
مصرف مکملهای آهن میتواند به درمان کم خونی شدید در بانوان کمک کند. مکملهای آهن مانند رئول، اسید فولیک، فروموترین، فریروس سولفات و … میتوانند به تولید سلولهای قرمز خون کمک کنند و علائم کم خونی را کاهش دهند.
مصرف مکملهای ویتامین B12 و اسید فولیک
مصرف مکملهای ویتامین B12 و اسید فولیک نیز میتواند به درمان کم خونی شدید در بانوان کمک کند. این مکملها به تولید سلولهای قرمز خون کمک میکنند و علائم کم خونی را کاهش میدهند.
درمان بیماریهای خونی
درمان بیماریهای خونی نیز میتواند به درمان کم خونی شدید در بانوان کمک کند. درمان بیماریهای خونی میتواند باعث کاهش فعالیت سلولهای قرمز خون شده و علائم کم خونی را کاهش دهد.
درمان عفونتها
درمان عفونتها نیز میتواند به درمان کم خونی شدید در بانوان کمک کند. درمان عفونتها میتواند باعث کاهش فعالیت سلولهای قرمز خون شده و علائم کم خونی را کاهش دهد.
درمان عوارض دارویی
درمان عوارض دارویی نیز میتواند به درمان کم خونی شدید در بانوان کمک کند. درمان عوارض دارویی میتواند باعث کاهش فعالیت سلولهای قرمز خون شده و علائم کم خونی را کاهش دهد.
درمان خونریزیهای بیش از حد
درمان خونریزیهای بیش از حد نیز میتواند به درمان کم خونی شدید در بانوان کمک کند. درمان خونریزیهای بیش از حد میتواند باعث کاهش فعالیت سلولهای قرمز خون شده و علائم کم خونی را کاهش دهد.
پیشگیری از کم خونی
برای پیشگیری از کم خونی ، مصرف غذاهای حاوی آهن، مانند گوشت قرمز، جگر، نخودچی، لوبیا، اسفناج و تخم مرغ توصیه میشود. همچنین، از خونریزیهای بیش از حد، مانند خونریزی دوران قاعدگی، باید پیشگیری شود.
نتیجهگیری
کم خونی شدید در بانوان یکی از مشکلات شایع در جامعه است که میتواند باعث عوارض جدی برای سلامتی بیمار شود. در این مقاله به علائم، دلایل و راههای درمان کم خونی شدید در بانوان پرداخته شد. همچنین پرسشهای متداول درباره کم خونی شدید در بانوان پاسخ داده شد. پارس گیتادارو به عنوان بزرگترین تامین کننده داروهای مختلف، آماده ارائه خدمات به شما عزیزان میباشد.
در این مقاله، به بررسی علائم کم خونی شدید در بانوان پرداختیم. علائمی مانند سردرد شدید، ضعف و خستگی، تنگی نفس، پوست زرد، تپش قلب، سرگیجه، تغییرات خلقی و عدم توازن میتوانند نشانه کم خونی شدید در بانوان باشند. در صورت تجربه این علائم، بهتر است به پزشک مراجعه کنید و درمان مناسب را دریافت کنید.
سوالات متداول
1. آیا کم خونی شدید در بانوان خطرناک است؟
بله، کم خونی شدید در بانوان خطرناک است و میتواند باعث عوارض جدی مانند بیماریهای قلبی، افسردگی و کاهش عملکرد شغلی شود.
2.آیا مصرف مکملهای آهن میتواند به درمان کم خونی شدید در بانوان کمک کند؟
بله، مصرف مکملهای آهن میتواند به درمان کم خونی شدید در بانوان کمک کند. مکملهای آهن میتوانند به تولید سلولهای قرمز خون کمک کنند و علائم کم خونی را کاهش دهند.
3.آیا کم خونی شدید در بانوان قابل درمان است؟
بله، کم خونی شدید در بانوان قابل درمان است و با درمان مناسب میتواند بهبود یابد.